- Ортопедия в Германии
- Остеохондропатии
Остеохондропатии
Ортопедия в Германии
Ортопедия в Германии – это одно из лидирующих направлений немецкой медицины.
Германия считается мировым центром ортопедии и травматологии.
Немецким врачам удалось достичь невероятных успехов в этой области медицины.
Ортопедические клиники Германии - это передовые медицинские центры, укомплектованные сверхсовременным оборудованием для диагностики и лечения.
Остеохондропатия — это асептический некроз губчатой кости, протекающий хронически и дающий осложнения в виде микропереломов. Остеохондропатии являются следствием местных расстройств кровообращения, возникающих в результате воздействия различных факторов: врождённых, обменных, травматических и др.
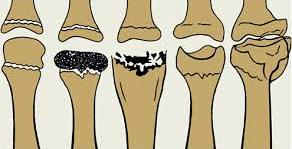
В группе риска данного заболевания находятся дети и юноши.
Чаще всего остеохондропатия у детей поражает костную ткань нижних конечностей.
Среди всех ортопедических заболеваний остеохондропатии составляют около 2,5 - 3%.
ПРИЧИНЫ ОСТЕОХОНДРОПАТИЙ
На сегодня причины появления заболевания не изучены до конца, но выделяют несколько решающих факторов:
врожденная или семейная предрасположенность;
гормональные факторы – заболевание развивается у пациентов с патологией функции эндокринных желез;
нарушения метаболизма незаменимых веществ. Остеохондропатию часто вызывает нарушение усваиваемости кальция, витаминов;
травматические факторы. Остеохондропатия возникает после чрезмерных физических нагрузок, в т.ч. усиленных сокращений мышц, частых травм. Изначально эти виды нагрузок приводят к прогрессирующему сдавливанию, а после к сужению мелких сосудов губчатых костей, особенно в участках наибольшего давления.
СИМПТОМЫ ОСТЕОХОНДРОПАТИЙ
Течение остеохондропатий, как правило, длительное (2–3 года и больше).
Различают три фазы течения асептического некроза: фазу некроза (омертвения кости), фазу фрагментации (распад кости на отдельные фрагменты) и фазу исхода или восстановления кости.
В первой фазе больной жалуется на утомляемость, неясные болезненные ощущения. Появляются небольшие нарушения функции сустава, легкая местная болезненность, хромота (при поражении нижних конечностей). Затем наступает компрессия (перелом посредством сдавливания) некротизированного участка кости, боли усиливаются, больной щадит пораженную конечность.
К исходу второй фазы боли могут исчезнуть, но функция конечности не восстанавливается.
В третьей фазе наблюдается процесс восстановления кости или развитие деформирующего артроза (разрастания внутри сустава соединительной ткани с нарушением его функции) с возобновлением болей. У детей в период роста асептический некроз может приводить к преждевременному закрытию зоны роста кости (то есть к прекращению ее роста).
Основные виды остеохондропатий
ОСТЕОХОНДРОПАТИЯ ТЕЛА ПОЗВОНКА
Это заболевание относится к асептическим некрозам кости. В основном поражаются нижнегрудной и верхнепоясничный отделы позвоночника. Заболевание проявляется болями в спине на уровне пораженного позвонка. В покое эти боли исчезают. В области пораженного позвонка отмечается выступание остистого отростка.
Лечение остеохондропатии тела позвонка
Лечение заболевания требует нескольких лет. Необходима полная разгрузка позвоночника с помощью постельного режима. Рекомендованы санаторно-курортное лечение, физиотерапия.
ОСТЕОХОНДРОПАТИЯ ПОЛУЛУННОЙ КОСТИ КИСТИ (БОЛЕЗНЬ КИНБЕКА)
Это наиболее распространенный вид остеохондропатии. Причиной этой патологии является постоянная микротравматизация полулунной кости кисти. Болезнь проявляется болями в основании кисти, которые усиливаются при надавливании. Движения в лучезапястном суставе болезненны. Появляется отек в данной области.
Лечение остеохондропатии полулунной кости кисти
Лечение заключается в иммобилизации и физиотерапии. При безуспешности консервативного лечения проводится оперативное удаление полулунной кости.
ОСТЕОХОНДРОПАТИЯ ГОЛОВКИ БЕДРЕННОЙ КОСТИ
Это асептический некроз головки бедренной кости. Заболевание проявляется усталостью при ходьбе, болями в тазобедренном суставе, хромотой, атрофией мышц бедра и ягодицы, а также ограничением движений в ноге. Обычно этим заболеванием болеют мальчики в возрасте 4 – 12 лет. Чаще всего заболевание одностороннее.
Лечение остеохондропатии головки бедренной кости Лечение заболевания заключается в создании длительного покоя (около 2 лет постельного режима) и разгрузке сустава с помощью специальных аппаратов. Консервативное лечение заключается в применении физиотерапевтических процедур: УВЧ, магнитотерапия и т.д. Существует и оперативный метод лечения этой патологии. Он заключается в туннелизации шейки бедра. При этом в ней с помощью спицы проводится несколько каналов. Это способствует восстановительным процессам в головке бедренной кости.
ОСТЕОХОНДРОПАТИЯ БУГРИСТОСТИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
Этот вид остеохондропатий чаще встречается у подростков в возрасте 14 – 15 лет. Заболевание обычно поражает одну голень. В области бугристости большеберцовой кости (под надколенником) появляется некоторая отечность, небольшое покраснение, а при ощупывании – умеренная болезненность. Иногда заболевание может продолжаться более 1 года.
Лечение остеохондропатии бугристости большеберцовой кости
Лечение заключается в применении консервативных мероприятий: физиотерапевтических процедур (УВЧ, магнитотерапия). При неэффективности консервативного лечения проводится хирургическое вмешательство. Оно заключается в фиксации бугристости к большеберцовой кости.
БОЛЕЗНЬ КЕНИГА, ИЛИ РАССЕКАЮЩИЙ ОСТЕОХОНДРОЗ ТАЗОБЕДРЕННОГО И КОЛЕННОГО СУСТАВОВ
Болезнь Кенига, или рассекающий остеохондроз тазобедренного и коленного суставов- это вид остеохондропатии. Она заключается в развитии некроза (омертвении) небольшого участка суставного хряща. При этом омертвевший участок отделяется и возникает «суставная мышь». Чаще всего эта патология встречается у мужчин в возрасте 15 – 30 лет.
В настоящее время точная причина этого заболевания не выяснена. Считают, что предрасполагающим фактором может быть травма или длительная физическая нагрузка на сустав. Это приводит к нарушению кровоснабжения отдельного участка кости, расположенного под хрящом, далее развивается его некроз и отторжение его вместе с участком суставного хряща в полость сустава. Процесс отторжения протекает медленно, а размер «суставной мыши» может быть от просяного зернышка до фасоли.
В начале заболевания, когда не произошло отторжения участка ткани хряща отмечается скудность его проявлений. В суставе может отмечаться непостоянная боль, иногда появляется выпот (скопление жидкости в полости сустава).
С прогрессированием заболевания боль принимает более постоянный характер, усиливается при ходьбе. Отмечается тугоподвижность в суставе. После того, как участок хряща отделился в полость сустава, может возникнуть блокада сустава. Это происходит в результате ущемления оторвавшегося участка ткани между суставными поверхностями костей. Это вызывает боль и резкое ограничение движений в суставе. Со временем развиваются атрофия четырехглавой мышцы бедра и деформирующий артроз.
Диагностика этого заболевания на ранних этапах, когда участок хряща еще не отделился, затруднительна, так как изменения скудные. Основной метод диагностики – это рентгенография пораженного сустава. Широко применяется ультразвуковая диагностика сустава.
Лечение болезни Кенига
Лечение болезни оперативное. При отделении участка хряща оно заключается в его удалении. Для этого проводится артротомия (вскрытие сустава). Может использоваться и эндоскопический метод лечения с помощью артроскопа. При этом не требуется вскрытие сустава, а выполняется всего три маленьких разреза, через которые в сустав вводятся инструменты.
Недавно медиками разработан метод лечения этой болезни, который заключается в том, что с помощью артроскопа в пораженном участке кости делается туннель, в который вводится жидкая полимерная биодеструктируемая композиция. Она затвердевает, а вещества, содержащиеся в ней, способствуют регенерации костной и хрящевой ткани.
ОСТЕОХОНДРОПАТИЯ ЛАДЬЕВИДНОЙ КОСТИ СТОПЫ
Этот тип остеохондропатий встречается у детей в возрасте 3 – 10 лет, чаще у мальчиков. Заболевание обычно двустороннее. Проявляется заболевание болями в стопе, хромотой. Давление на ладьевидную кость стопы болезненное. Иногда над ней может быть припухлость. Боли обычно появляются ночью.
Лечение остеохондропатии ладьевидной кости стопы
Лечение обычно консервативное. Оно заключается в иммобилизации стопы гипсовой повязкой и проведении физиотерапевтических процедур.
ОСТЕОХОНДРОПАТИЯ ГОЛОВОК ПЛЮСНЕВЫХ КОСТЕЙ
Это заболевание встречается в основном у женщин, в возрасте 10 – 20 лет. Заболевание проявляется спонтанными болями в основании 2 – 3 пальцев стопы, которые усиливаются во время ходьбы. Этот вид остеохондропатии продолжается в течение нескольких лет и заканчивается развитием артроза суставов.
Лечение остеохондропатии головок плюсневых костей
Лечение заключается в иммобилизации и физиотерапии.
Клиники Германии оснащены самым современным оборудованием, которое постоянно обновляется.
После лечения следует курс реабилитации.
В Германии реабилитация проводится в комфортабельных условиях под контролем квалифицированных врачей.
Ведущие клиники Германии, которые предлагают широчайший спектр услуг в области диагностики и лечения ортопедических заболеваний на самом высоком уровне, в том числе хондропатий:
Центр ортопедии и травматологии при униклинике Майнц
Центр скелетно-мышечных заболеваний и Клиника ортопедической ургентной и восстановительной хирургии при медкомплексе Шарите в Берлине
Университетская клиника г. Эссен
Университетская клиника Гиссен и Марбург
Университетская клиника Шлезвиг-Гольштейн
Отделение ортопедии клиники Эдуардус в Кёльне
Университетская клиника Дюссельдорфа
Медицинский центр Университета имени Иоганна Гуттенберга в Майнце
Ортопедическое отделение Клинического центра города Фридрихсхафена
Клиника ортопедии при Уницентре Аахен
Университетская клиника Рурского университета в городе Бохум
Клиника хирургии позвоночника доктора Лубинуса
Хирургическая клиника городской клинической больницы Мюнхена «Богенхаузен»
Ортопедическая клиника Хессиш-Лихтенау
Центральная клиника Бад Берка
Клиника Августа-Виктория, г. Бад-Эйнхаузен
Ортопедический центр "Мюнхен - Харлахинг"
И другие клиники.
Ортопедия в Германии – это высококвалифицированные специалисты, и все возможности современной мировой медицины для диагностики, полноценного лечения и восстановления двигательной активности пациента.


